Что такое гормоны?
Гормонами называются биологически активные вещества, которые продуцируют железы внутренней секреции. С током крови они транспортируются по всему телу, чтобы обеспечить его правильную работу. Концентрация этих веществ у женщины зависит от таких факторов:
- Время суток.
- Возраст.
- День менструации.
От последнего показателя результат исследования зависит больше всего. Поэтому женщина должна понимать, в какой день цикла правильнее всего проходить анализ. Особенно это важно в период планирования беременности.
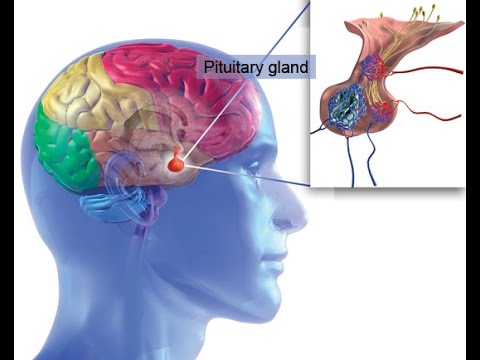
Назначение гонадотропных гормонов гипофиза
Читать далее…
Выделяют три разновидности этих гормонов:
- фолликулостимулирующий (ФСГ);
- лютеинизирующий (ЛГ);
- лютеотропный (ЛТГ).
Производятся они в гонадотропных клетках аденогипофиза, которые располагаются в передней доле гипофиза, и затем происходит их выделение в кровь. От общей массы клеток передней доли гонадотропные гормоны составляют около 15%.
Первые два очень близки друг к другу по свойствам и химическому строению. Производятся по мере течения менструального цикла, который влияет на их соотношение.
Гипофиз вырабатывает гонадотропины под воздействием рилизинг-гормона, который производится гипоталамусом.
Гонадотропные гормоны имеют особенную структуру, которая обеспечивает их биологическую активность. Структуру составляют одинаковая у всех гонадотропины а-субъединица и уникальная b-субъединица. В паре они активируют биологическую активность, особенно репродуктивной системы, попутно влияя на эндокринные процессы и гормональный баланс.
Гонадотропины обеспечивают синтез тестостерона в клетках Лейдига и регулируют выработку сперматозоидов. Но не всегда, как показывает практика, эти процессы влияют друг на друга.
Роль гормонов
Гонадотропным гормонам принадлежит очень важная роль в процессе регуляции функций женского организма.
Их главная задача – воздействие на яичник, где растут и развиваются фолликулы, и образуется и функционирует жёлтое тело.
ФСГ воздействует на яйцеклетку в стадии крупного ооцита, который окружён многослойной гранулезой. Вследствие этого гранулезные клетки проходят стадию пролиферации, а фолликулярная жидкость активно вырабатывается.
Задача ЛГ – обеспечить течение овуляции и превратить фолликул в жёлтое тело. Работает этот вид и в мужском организме, стимулируя интерстициальные клетки.
ЛТГ производится ацидофилами в гипофизе. Его задача – стимуляция жёлтого тела с поддержкой его эндокринной функции. В послеродовой период под его воздействием начинается секреция грудного молока у женщины. Подавляя секрецию ФСГ, ЛТГ обеспечивает отсутствие менструации во время вскармливания ребёнка грудью.
С действием ЛГ схож ХГ, или хорионический гонадотропин. Он образуется в плацентарной ткани во время беременности. Его биологическое действие используется при гормональной терапии.
Секреция гонадотропинов у женщины зависит от фазы менструального цикла и возраста. Когда во время менопаузы прекращается функция яичника, активность гипофиза с преобладанием секреции ФСГ возрастает в пять раз.
Механизм действия
Гормоны активно воздействуют на деятельность всего организма и, особенно на обмен веществ. Многообразие их действия на клетки основывается наличием общих механизмов.
Гормоны способны аккумулироваться в определённой клетке и воздействовать на неё. Это возможно благодаря наличию высоко специфических белковых молекул-рецепторов, которые обеспечивают возможность двух видов рецепции:
- внутриклеточной;
- мембранной.
Первая характерна для стероидных гормонов, которые могут свободно попадать внутрь клетки. Цитоплазма клетки обеспечена рецепторным аппаратом и стимулирует действие самого гормона. Отдельно взятый гормон составляет связь с рецептором специфического вида.
Мембранная рецепция присуща белковым гормонам. Они находятся в органах-мишенях, и их действие способствует образованию посредника.
Действие гонадотропинов идёт по следующим этапам:
- сначала они влияют на аденилциклазную систему, которая находится в клеточной мембране;
- затем они активируют фермент, связанный с индивидуальным рецептором каждого гормона;
- фермент вызывает образование аденозинмонофосфата (цАМФ);
- полученный цАМФ запускает процесс фосфорилирования некоторых ферментов и белков;
- завершается действие распадом гликогена, синтезом белков в полисомах и т.д.
Так выглядит сложный механизм воздействия гонадотропинов на организм человека.
ЛГ у мужчин
Основные гонадотропины, фолликулостимулирующие и лютеинизирующие, есть также и в организме мужчины, где они играют определённую роль.
ЛГ, воздействуя на клетки Лейдига яичек, стимулирует синтез и секрецию тестостерона. Клетки Лейдига имеют рецепторы, отзывающиеся на воздействие ЛГ. Вырабатываемый в результате этого процесса тестостерон, в свою очередь, подавляет секрецию ЛГ.
Если уровень тестостерона ниже нормы, то гипофиз начинает активно вырабатывать ЛГ. Эстрогены и лептин угнетают его секрецию. Поэтому при абдоминальном ожирении у мужчин уровень ЛГ низкий. Этот же процесс характерен и для таких заболеваний, как гиперкортицизм, гиперпролактинемия, опухоли гипофиза.
ФСГ у мужчин
ФСГ способствует регуляции функции сперматогенеза, присущей яичкам. Действие этого гормона вызывает нарушение эпителия в семенных канальцах яичек. Взаимодействие с эпителием становится возможным из-за присутствия ингибина В, который производится клетками Сертоли, имеющимися в яичках.
ФСГ не нарушает синтез андрогенов, но ведёт к появлению рецепторов, отзывающихся на ЛГ. Нормальная концентрация андрогенов обеспечивает правильный сперматогенез.
Повышенное содержание тестостерона в крови способно угнетать ФСГ. Также на него действуют и эстрогены. Эти процессы ведут к мужскому бесплодию, наблюдающемуся на фоне ожирения.
Наличие ФСГ в крови в определённых количествах является маркером, который говорит о сохранности функции яичек. Уровень выше нормы сигнализирует о том, что сперматогенез подвергся необратимым последствиям.
Общие показания к проверке гормонального уровня
Специалисты направляют пациентку на это мероприятие по таким причинам:
- Нерегулярные месячные кровотечение.
- Резкое беспричинное похудение или набор веса.
- Повторные выкидыши.
- Невозможность зачать ребенка.
- Болезни молочных желез.
- Угревая сыпь и акне.
- Переизбыток волосяного покрова на теле.
- Неправильное функционирование почек.
Подготовительные рекомендации
Чтобы анализ дал максимально точные результаты, пациентка должна:
- Воздержаться от приема пищи за 12 часов до процедуры.
- Не употреблять алкоголь и никотин за три дня до мероприятия.
- Посетить лабораторию утром, быть при этом в спокойном состоянии.
- Не пить воду, не чистить зубы и не жевать жвачку.
- Избегать физического и морального напряжения.
- Сдавать материал в правильный день менструации.
- Не проводить процедуру при наличии воспалительных процессов в организме.
- Не принимать таблетки за десять дней до процедуры.
Обратите внимание! Момент с приемом медикаментов обязательно обсуждается с врачом.
В какие дни цикла сдавать анализы на гормон ФСГ
По общепринятому стандарту количество фолликулостимулирующего гормона нужно проверять с 3 по 8 или с 18 по 22 день менструального цикла. Мужчина может проходить подобный анализ в любое время. Забор материала выполняется только на голодный желудок, иначе результат будет недостоверным.
В женском теле ФСГ:
- Провоцирует в яичниках рост и развитие фолликулов.
- Способствует выработке эстрогена.
- Обеспечивает рост маточного эндометрия.
Максимальная концентрация фолликулостимулирующего вещества фиксируется в овуляционный период.
В мужском организме главная задача ФСГ – стимуляция развития семявыносящих протоков. Благодаря этому веществу в крови увеличивается уровень тестостерона, который, в свою очередь, обеспечивает созревание сперматозоидов.
Выводы
Подводя итог, следует выделить важные моменты:
- женские половые гормоны выполняют разнообразные функции: поддержание репродуктивного здоровья, стабильности работы сердечно-сосудистой системы, а также принимают участие в процессе синтеза нуклеиновых кислот и белков;
- особенность анализа на гормоны у женщин заключается в необходимости строгого соблюдения правил подготовки;
- нормальные значения гормонов должны быть подобраны с учётом стадии менструального цикла и сроком беременности. Следует также учитывать суточные колебания гормональных веществ в крови;
- при выявлении отклонения от нормы в обязательном порядке назначаются дополнительные виды исследований с целью установления точной причины. К основным причинам гормонального дисбаланса относят: кисты или онкологическое поражение яичника, нарушение нормальной работы щитовидной желез, гипофиза или надпочечников, а также врождённые хромосомные патологии;
- важность регулярного отслеживания гормонального фона определяется более успешным прогнозом исхода любой патологии в случае обнаружении её на ранней стадии. Лечение гормонального дисбаланса сводится к применению гормональной терапии, в крайней степени – хирургическому вмешательству.
Женский лютеинизирующий гормон: в какой день проходить анализ
ЛГ сдается в период с 3 по 8 или с 19 по 21 день. Обязательное условие – забор крови на голодный желудок, воздержание от пищи перед мероприятием – 13 часов.
Лютеинизирующий гормон требуется для:
- Созревания фолликула.
- Правильной выработки эстрогена.
- Обеспечения овуляции.
- Образования желтого тела.
В мужском организме он обеспечивает:
- Синтез глобулинов.
- Взаимосвязь половых гормонов.
- Открытость семенных протоков для тестостерона.
Последняя функция особенно важна, поскольку от нее зависит способность мужчины оплодотворять девушку.
У женщин нормативный показатель ЛГ тесно связан с фазой менструации. Максимальный уровень допускается на овуляционный период, по окончанию которого показатели снижаются и держатся так до следующей овуляции. Эти перепады обеспечивают желтому телу условия для функционирования в яичниках.
Высочайшая концентрация лютеинизирующего вещества допустима за сутки до начала овуляции. Такие показатели фиксируются еще сутки, после чего плавно опускаются.
Важно! Во время овуляции показатель ЛГ в десять раз превышает уровень, характерный для неовуляторного периода. В случае беременности концентрация вещества минимальна.
Если у женщины есть подозрения на бесплодие, врач в обязательном порядке проводит соотношение фолликулостимулирующего гормона с ЛГ. По общепринятым стандартам, до начала кровотечений оно равно единице, через 14 месяцев после первых месячных – 1 – 1,5, после двух лет менструаций и до климакса – 1,4 – 2,01.
Норма у женщин половых гормонов
Для женщин характерно изменение количества вырабатываемых половых гормонов. Это связано с конкретной фазой цикла менструаций:
- Фолликулярная. Начало относится к 1 дню менструаций, а конец – к образованию доминантного фолликула, т.е. примерно до 14 дня.
- Овуляторная. Сюда относится период, равный 3 дням после выхода доминантного фолликула из яйцеклетки. Это 14-16 сутки.
- Лютеиновая. Включает время от овуляции до следующей менструации, т.е. с 16 по 28 сутки.
- Как подать декларацию в налоговую
- Биозавивка волос
- Какие стоматологические услуги предоставляются по полису ОМС
Соотношение ФСГ и ЛГ
До наступления периода полового созревания баланс ФСГ и ЛГ равен соотношению 1:1. По мере взросления эта пропорция постепенно приобретает значение уже 1:1,5, т.е. количество лютеинизирующего становится больше. Такое соотношение остается при нормальном состоянии здоровья женщины вплоть до наступления климакса – норма ФСГ у женщин меньше, чем количество ЛГ примерно в 1,5 раза.
| Гормон | Количество, мкЕд/мл | ||
| Фолликулярная | Овуляторная | Лютеиновая | |
| ФСГ | 3-10 | 10-46 | 1,4-7 |
| ЛГ | 2-15 | 24-151 | 2-16 |
Гормон прогестерон
| Количество, нмоль/л | |||
| Женщины от 18 до 90 лет | |||
| Фолликулярная | Овуляторная | Лютеиновая | Климакс |
| 0,3-2,2 | 0,5-9,4 | 7,0-56,6 | Меньше 0,6 |
| Беременные | |||
| 1 триместр | 2 триместр | 3 триместр | |
| 8,9-468,4 | 71,5-303,1 | 88,7-771,5 |
Эстрадиол
| Гормон | Количество, пг/мл | ||||
| Фолликулярная | Овуляторная | Лютеиновая | Период климакса | Беременность | |
| Эстрадиол | 57-227 | 127-476 | 77-227 | 19,7-82 | Изменяется от 210 до 26 960 |
Норма тестостерона у женщин
При анализе на гормон тестостерон у женщин исследуются 2 его типа: общий и свободный. Первый указывает на уровень этого вещества, связанного и не связанного с транспортировкой белка. О последнем показателе говорит свободный тестостерон. Уровень общего равняется 0,26-1,3 нг/мл. Количество свободного тестостерона имеет зависимость не с фазой цикла, а с возрастом женщины.
| Гормон | Количество, пг/мл | |||
| До 20 лет | 20-39 лет | 40-59 лет | Старше 60 лет | |
| Тестостерон | 0,13-3,09 | 0,13-3,09 | 0,13-2,6 | 0,13-1,8 |
Пролактин
Допустимый уровень гормона пролактина определяется клиниками по индивидуальным методикам, поэтому даже единицы измерения используются разные. В целом нормальным считается количество от 4 до 33 нг/мл. Число меняется в каждую конкретную фазу цикла менструаций. Для беременных женщин нормальным является, когда гормон пролактин имеет высокий уровень: его значение может составлять от 34 до 386 нг/мл, причем растет оно постепенно с развитием плода.
Гормон ДГЭА
Под аббревиатурой ДГЭА скрывается название «стероидный гормон дегидроэпиандростерон». У женщин его вырабатывают яичники, но только в количестве 5%. Оставшуюся часть синтезируют надпочечники. Для возраста до 35 лет уровень этого вещества изменяется от 2660 до 11200 нмоль/л. В каждом триместре анализ на гормоны у женщин должен показать следующие значения ДГЭА:
- в 1 – 3,12-12,48 нмоль/л;
- в 2 – 1,7-7,0 нмоль/л;
- в 3 – 0,86-3,6 нмоль/л.
На какие дни цикла сдавать анализы на гормон пролактин
Вычисление количественного показателя этого вещества будет рациональным при сдаче крови во время первой или второй фазы цикла. Исследования требует стандартной подготовки: не есть за 12-13 часов до процедуры, сдать кровь утром на голодный желудок. Обязательное условие – спокойно посидеть сорок минут перед посещением лаборанта. Пролактин чутко реагирует на эмоциональное возбуждение, поэтому при малейшем всплеске может показать в анализе неправильный уровень.
Пролактин очень важен для организма женщины: он обеспечивает овуляцию и стимулирует развитие лактации после рождения ребенка. Помимо этого, он сильно влияет на концентрацию ФСГ. Когда женщина беременна, пролактин препятствует образованию фолликулов, что является нормой.
Если у небеременной женщины наблюдаются нестандартные скачки концентрации пролактина, у нее не наступит овуляция.
В женском организме пролактин имеет разную концентрацию в зависимости от времени суток. Во время ночного сна его показатели увеличены. В период после утреннего пробуждения и до обеда он резко падает. После 12-14 часов дня показатели опять «ползут» вверх. Концентрация пролактина в лютеиновую фазу выше, нежели в фолликулярную.
На какой день цикла сдают анализы на гормон эстрадиол
Забор крови для проверки данного вещества выполняется в любой удобный день. В продуцировании эстрадиола участвует:
- Фолликул.
- Желтое тело яичника.
- Надпочечники.
- Жировая ткань под действием пролактина, ЛГ и ФСГ.
Для женщин эстрадиол играет очень важную роль – регулирует менструацию и дозревание яйцеклетки.
Овуляционная фаза наступает примерно на протяжении суток-полтора после максимального выброса эстрадиола в кровь. После этого уровень данного вещества постепенно опускается, и через некоторое время наблюдается уже не такой сильный всплеск. Затем показатели эстрадиола опять снижаются до наступления новой овуляции.
Причины отклонения в первой фазе менструального цикла
Наиболее существенными нарушениями, которые важны для постановки диагноза, является снижение или повышение концентрации в крови фолликулостимулирующего гормона и эстрадиола. Все остальные показатели будут указывать на причины их изменений.
Повышенный уровень
Фоллитропин возрастает при таких состояниях у женщин:
- возрастное угасание функции яичников, а также синдром их преждевременного истощения;
- опухолевое и кистозные изменения половых желез, гипофиза;
- врожденные генетические отклонения;
- облучение, применение противоопухолевых средств;
- инфекции, травмы, отравление, в том числе и алкогольное.
Высокие показатели эстрадиола бывают при новообразованиях яичников, эндометриозе. Одно из заболеваний характеризуется длительной задержкой фолликула в яичнике. Этот синдром называется фолликулярной персистенцией и возникает при нехватке лютеинизирующего гормона.
Эстрогенный фон возрастает и при бесконтрольном применении гормональных препаратов для лечения климакса или передозировки в ходе программ по искусственному оплодотворению. Причиной нарушений бывает повышенная функция щитовидной железы.
Проявлениями избыточного содержания эстрогенов чаще всего являются обильные менструации, мажущие выделения между очередными месячными, напряженность и боль в молочных железах. Возможна отечность и депрессивные состояния.
Низкие показатели
Образование фоллитропина тормозят:
- гипофизарная недостаточность, она бывает у женщин, в том числе и после тяжелых родов;
- воспаления и сосудистые нарушения в гипофизарно-гипоталамической области;
- операции, травмы;
- усиленное выделение пролактина;
- снижение функции гипоталамуса при хромосомной аномалии – синдроме Каллмана;
- повышенный уровень эстрогенов, тестостерона;
- опухоли яичников, надпочечников, гипофиза;
- синдром поликистоза яичников.
Эстрогенная недостаточность сопровождается задержкой, уменьшением объема менструации. При выраженном дефиците эстрадиола появляется слабость, приливы жара, потливость, колебания настроения, сухость во влагалище. Нехватка основного гормона первой фазы менструального цикла бывает вызвана:
- возрастным угасанием работы яичников, менопаузой;
- облучением желез, операциями и травматическими повреждениями, новообразованиями;
- устойчивостью яичниковой ткани к действию фоллитропина;
- генетическими нарушениями развития половой системы;
- хроническими воспалениями, инфекциями;
- нарушением работы гипофиза, гипоталамуса;
- циррозом печени;
- недостаточностью гормональной активности гипофиза, щитовидной железы.
Рекомендуем прочитать статью о витаминах для гормонального фона женщины. Из нее вы узнаете о причинах для нормализации гормонального фона у женщин, витаминах для восстановления, что такое циклическая витаминотерапия, диете для нормализации гормонального фона. А здесь подробнее о гормональном фоне у женщин.
Гормоны первой фазы цикла готовят фолликул к овуляции. Этот период продолжается около 2 недель, начиная с 1 дня менструации. Его регулируют фоллитропин гормон гипофиза и эстрадиол. Для диагностики нужно их определение в крови, а также показателей лютропина, пролактина, функции щитовидной железы, надпочечников. Полученные данные помогают установить причину бесплодия или нарушений менструального цикла.
Гормон прогестерон: в какие дни сдается анализ
Самый точный показатель прогестерон дает при заборе крови с 18 по 22 день цикла. При выработке данного вещества задействовано желтое тело и плацента (у беременных). Прогестерон отвечает за подготовку матки к получению оплодотворенной яйцеклетки и ее сохранению.
Показания к проверке прогестерона
- Возможность внематочной беременности.
- Угроза самопроизвольного выкидыша.
- Необходимость вычисления овуляции при планировании беременности.
- Оценка лютеиновой фазы при лечении бесплодия.
- Отсутствие менструаций у небеременных девушек.
- Патологическая активность желтого тела.
- Потребность контролировать плаценту при вынашивании ребенка.
- Проявление на ультразвуковой диагностике кисты или опухолевых поражений яичников.
- Контроль за результативностью применения фармацевтических средств прогестерона.
- Детям с врожденным поражением надпочечников.
- Детям, отстающим в половом созревании.
Когда следует проводить диагностику
Исследование строения и функции гипофиза проводят при:
- ускорении/замедлении полового созревания;
- избыточном/недостаточном росте;
- резком увеличении отдельных частей тела – носа, нижней челюсти, кистей рук;
- лактации и увеличении молочных желез у мужчин;
- бесплодии;
- постоянной жажде в сочетании с обильным выделением мочи (свыше 2-х литров в сутки) при нормальном уровне глюкозы в крови;
- кушингоидном ожирении – перераспределении подкожно-жировой клетчатки с конечностей на туловище и лицо;
- затяжной депрессии, устойчивой к психотерапии и антидепрессантам;
- выраженной слабости, апатии, рвоте по утрам при отсутствии патологии желудочно-кишечного тракта;
- упорной диарее и язвенном поражении различных отделов пищеварительной системы.
Когда надо проверять тестостерон
Сдается в любой день и у мужчин, и у женщин. Данное вещество важно для обоих полов, но считается мужским гормоном. В женском теле за его продуцирование отвечают яичники и надпочечники.
Высокий уровень тестостерона несет за собой серьезные последствия:
- Патологическая овуляция.
- Угроза замирания развития плода.
- Вероятность выкидыша.
Максимальный показатель тестостерона наблюдается в лютеиновой период и овуляцию.
Для мужчин нарушение допустимых показателей тестостерона тоже очень вредно: сперматозоиды теряют активность и возможность оплодотворить яйцеклетку.
Показания к процедуре
- Невозможность забеременеть.
- Опухолевые поражения надпочечников и яичников.
- Стремительный набор лишнего веса.
- Угревая сыпь на лице.
- Нехарактерные кровотечения из матки.
- Нерегулярные месячные.
- Замирание развития плода.
- Выкидыши.
- Развитие эндометриоза.
Время для проверки ДЭА-сульфата
Продуцируется корой надпочечников. Проверяется у мужчин и женщин в любое время. Относится к системе мужских половых гормонов, но одинаково важен для обоих партнеров.
Показания к проведению процедуры
- Замедленное половое созревание.
- Проверка функционирования надпочечников.
- Стремительная потеря волос у женщин.
- Развитие остеопороза.
- Подозрение на опухоль надпочечников.
- Образование гормонозависимых опухолей.
Инструментальная и аппаратная диагностика
Аппаратная диагностика как гипофиза, так и гипоталамуса делится на косвенные и визуализирующие. К первым относится определение полей зрения, антропометрия и прочие, а ко вторым относится МРТ, КТ и рентген.
Вам будет интересно: Гормоны у мужчины органы
Если необходимо выявить соматотропную недостаточность, то антропометрия не будет иметь принципиального диагностического значения. Что касается определения полей зрения, то это исследование показано пациентам, у которых имелось нейрохирургическое вмешательство.
Визуализирующие методы, например, рентген, позволяют определить размер турецкого седла, подробно изучить его структуру, толщину и другие параметры. Также на рентгене можно увидеть наличие крупных аденом, расширение входа, разрушение спинки, выпрямление седла и прочие патологии.
Больше информации можно получить на КТ. КТ головного мозга может определить так называемое «пустое» село, визуализировать не только макро-, но микроаденомы, кисты. МРТ может различить ножку гипофиза и мельчайшие изменения в структуре ткани, кровоизлияния, мелкие кисты, опухоли и прочее. При использовании контрастного вещества в исследовании головного мозга, диагностические возможности существенно расширяются.
источник
Исследование уровня тиреотропного гормона
Один из важнейших гормонов для человека, поскольку он регулирует работу щитовидки. Под его действием орган вырабатывает вещества Т3 и Т4, которые тесно связаны с женской и мужской репродуктивной системой.
Показания к проверке тиреотропного гормона
- Диагностика функциональности ЩЖ.
- Невозможность зачать ребенка.
- Систематически низкая температура тела (максимум 35°С).
- Длительное депрессивное состояние.
- Импотенция.
- Отсталость умственного и физического развития у детей.
Какие анализы нужно сдать при гипотиреозе?
Если вы заподозрили у себя симптомы заболевания, то возникает вопрос, а какие сдают анализы при гипотиреозе. Эта статья расскажет, что необходимо знать при сдаче анализов, а также осветит главные моменты этого заболевания.
Необходимо сдать кровь на анализ при гипотиреозе, чтобы установить в ней количественное содержание гормонов щитовидки (Т3 и Т4), ТТГ, ТРГ и антител к тиреоидной пероксидазе.
Анализы при гипотиреозе могут ответить на три главных вопроса:
- Есть ли у человека гипотиреоз?
- Какая степень тяжести гипотиреоза?
- Что повинно в гипотиреозе: щитовидная железа, гипофиз, гипоталамус или иммунная система?
Выявление любой формы гипотиреоза
Итак, какие надо сдать анализы при гипотиреозе чтобы выявить его? На первый вопрос отвечает содержание Т3 и Т4, а также ТТГ. Гипотиреозом называют состояние, когда щитовидка вырабатывает недостаточно гормонов или не продуцирует их вовсе. Интересно, что биологическая активность Т3 больше, чем у Т4, а вот йода на его производство надо меньше. Это и использует организм, когда не хватает йода – Т4 становится меньше, а вот Т3 возрастает.
Человек может жить в таком состоянии довольно долго, на самочувствии это заметно не отразится. Возможны очень неспецифические симптомы: снижение работоспособности, ломкость волос, ногтей, вялость… Обычный гиповитаминоз или усталость, не правда ли? Эта форма гипотиреоза жить человеку не мешает, к врачу он поэтому не обращается и лечения, соответственно, не получает.
Если же снижены и Т3, и Т4 – это уже полноценный гипотиреоз. Его степень тяжести можно установить по выраженности симптомов и по уровню гормонов в анализе.
Классическая классификация разделяет гипотиреоз на:
- Латентный – субклинический, скрытый, легкая степень).
- Манифестный – соответствует средней степени тяжести.
- Осложненный – самый тяжелый, может быть даже кома. К этой форме относят микседему, микседематозную кому (микседема + кома, вызванная гипотиреозом) и детский кретинизм.
О чем говорят ТТГ и ТРГ
Но даже нормальные во всех анализах уровни щитовидных гормонов вовсе не гарантируют, что у человека нет гипотиреоза! Для ранней диагностики или выявления субклинического гипотиреоза необходимо сдать анализ на ТТГ. Этот гормон, называемый также тиреотропным, продуцирует гипофиз для стимуляции гормональной активности щитовидки. Если ТТГ повышен, значит организму не хватает щитовидных гормонов. В этом случае даже нормальная по анализам концентрация Т3 и Т4 не удовлетворяет потребностям организма. Такой гипотиреоз еще называют скрытым.
Для именно субклинической, скрытой формы гипотиреоза ТТГ в анализе должен быть в диапазоне от 4,5 до 10 мМЕ/л. Если ТТГ больше, то это тоже гипотиреоз, но уже более тяжелый. К слову, норма до 4 мМЕ/л – старая, а в новых рекомендациях по гипотиреозу для врачей ее снизили до 2 мМЕ/л.
ТТГ вырабатывает гипофиз. Чтобы он это делал, гипоталамус стимулирует его посредством ТРГ. Врачи используют этот факт, чтобы доказать/исключить болезни гипофиза как причину гипотиреоза. Вводят человеку с низким ТТГ препарат ТРГ и наблюдают изменения в анализах. Если гипофиз отвечает на команду ТРГ повысить концентрацию тиреотропного гормона и делает это вовремя, значит причина гипотиреоза не в нем. Если же на ввод ТРГ реакции по анализам нет, значит следует искать причину неработоспособности гипофиза – назначают, как правило, МРТ.
Косвенно на болезнь гипофиза указывает недостаточная концентрация других его гормонов, анализы на которые можно сдать дополнительно.
Уровень ТРГ, или тиреолиберина, указывает на активность гипоталамуса.
Антитела к тиреопероксидазе и другие анализы
Тиреопероксидаза, тиропероксидаза, тиреоидная пероксидаза, ТПО – все это разные названия одного фермента. Он необходим для синтеза Т3 и Т4. Антитела уничтожают фермент пероксидазу, соответственно, если сдать кровь на щитовидные гормоны, выяснится их нехватка. Если эти антитела в крови присутствуют, то это подразумевает аутоиммунном процессе в организме, гипотиреоз вызван аутогрессией иммунной системы.
Аутоиммунный процесс – это тоже воспаление, поэтому для него часто характерны воспалительные явления в крови. Обычный общий анализ крови укажет как минимум на повышение СОЭ, вполне возможен, но необязателен лейкоцитоз. Это зависит от того, насколько активен аутоиммунный процесс.
Диагностически значимый уровень анти-ТПО – это 100 Ед/мл и больше.
Гипотиреоз – это состояние всего организма, даже бессимптомный гипотиреоз вредит здоровью.
- Так, повышаются холестерин и триглицериды – это вызывает атеросклероз, который сужает сосуды и нарушает кровоснабжение.
- Гипотиреоз вызывает разные формы анемии. Гипохромная анемия при нехватке гемоглобина, нормохромная при недостаточном количестве эритроцитов.
- Повышается креатинин.
- Механизм повышения ферментов АСТ и АЛТ при гипотиреозе достоверно не установлен, но это происходит почти у каждого человека с таким диагнозом.
- Гипотиреоз захватывает и другие компоненты эндокринной системы, вызывая нарушения в половой сфере у обоих полов, чаще у женщин. Увеличивается количество пролактина, что снижает эффективность гонадотропных гормонов.
Периферический, или рецепторный гипотиреоз
Редкая форма. Вследствие изменений на генном уровне с рождения у человека рецепторы к щитовидным гормонам неполноценные. В этом случае эндокринная система добросовестно пытается обеспечить организм гормонами, но клетки не способны их воспринять. Концентрация гормонов все повышается в попытке «достучаться» до рецепторов, но, разумеется, безрезультатно.
В этом случае тиреоидные, щитовидные гормоны в крови повышены, гипофиз пытается стимулировать и так гиперактивную щитовидную железу, но симптомы гипотиреоза не исчезают. Если все рецепторы к щитовидным гормонам неполноценны, то это несовместимо с жизнью. Зарегистрированы немногочисленные случаи, когда изменена лишь часть рецепторов. В этом случае речь идет о генетическом мозаицизме, когда часть клеток в организме с нормальными рецепторами и нормальным генотипом, а часть – с неполноценными и измененным генотипом.
Эта интересная мутация встречается нечасто и лечение ее сегодня не разработано, врачам остается придерживаться симптоматической терапии.
В какой день цикла сдавать анализы на женские гормоны
Для большего удобства предлагаем вашему вниманию таблицу со сдачей анализа на гормоны циклическим дням.
| Гормон | Подходящий временной промежуток |
| Фолликулостимулирующий | С 3 по 8 или с 18 по 22 день |
| Лютеинизирующий | С 3 по 8 или с 18 по 22 день |
| Пролактин | Первая или вторая фаза месячного цикла |
| Эстрадиол | Нет |
| Прогестерон | С 18 по 22 день |
| Тестостерон | Нет |
| ДЭА-сульфат | Нет |
| Свободный Т3 | Нет |
| Общий Т4 | Нет |
| Тиреотропный | Нет |
| АМГ | 3 – 5 день цикла |

Как подготовиться
Нельзя сдавать анализы на гормоны по гинекологии без подготовки. Будут получены недостоверные данные, и это повлияет на постановку правильного диагноза.
- За 72 часа до анализа на лютеинизирующий гормон нужно полностью исключить физические нагрузки и занятие спортом. За 1-1,5 ч. до забора крови следует отказаться от курения.
- Сдача анализа на прогестерон производится на 21-23 день цикла. Наилучшее время для забора крови — утро. После последнего приема пищи должно пройти не меньше 12 часов. Накануне анализа нельзя употреблять жирную пищу. Если женщина применяет лекарственные препараты, влияющие на половые гормоны, то об этом необходимо сообщить лечащему врачу.
- За 24 часа до сдачи анализа на пролактин исключить половой контакт, а также нельзя принимать горячую ванну, посещать сауну и пить алкоголь. За час до забора крови запрещено курить.
- Анализ на андрогены сдают утром, натощак. После последнего приема пищи должно пройти 10-12 часов. Чтобы получить правильный результат, нужно исключить употребление фруктовых соков, чая и кофе с сахаром. Для более точной диагностики уровня андрогенов нужен тест на ГСПГ (глобулин, связывающий половые гормоны). От его концентрации напрямую зависит уровень тестостерона в организме женщины.












